Número: 8.8 - 5 Artigo(s)
- Imprimir
- Indicar
- Estatísticas
- (0) Comentários
- Como Citar
- Download Citação
- Artigos Relacionados
- Outros dos Autores
Artigos de Revisão
Interferência do Jejum no Perfil Lipídico: Uma Revisão Sistemática
Fast Interference in Lipid Profile: A Systematic Review
Letícia Pereira Dias Arruda1; Patrícia Guedes Garcia2
1. Estudante do Programa de Pós - Graduação em Análises Clínicas da Faculdade de Ciências Médicas e da Saúde de Juiz de Fora - SUPREMA
2. Doutora, Professora da Faculdade de Ciências Médicas e da Saúde de Juiz de Fora - SUPREMA
E-mail: pdias.leticia@gmail.com
Resumo
OBJETIVOS: Avaliar criticamente, através de uma cuidadosa revisão da literatura cientifica, se existem diferenças significativas na dosagem do perfil lipídico em amostras de sangue coletadas com e sem jejum.
MÉTODOS: Foram analisados estudos publicados originalmente na língua inglesa e indexados nos últimos 5 anos. Os critérios de inclusão e exclusão foram aplicados livre e independentemente por um revisor, que julgou os estudos selecionados a partir dos pontos levantados em cada item exposto (tabela 1).
RESULTADOS: Fizeram parte do escopo desta revisão 5 estudos, que preencheram os critérios de seleção. Os estudos utilizados foram analisados quanto aos valores de colesterol total, lipoproteínas de alta densidade (HDL), lipoproteínas de baixa densidade (LDL) e triglicerídeos dosados nos estados de jejum e sem jejum. Nos estudos analisados o HDL e colesterol total mantiveram-se constantes, o LDL apresentou diminuição na concentração e os triglicerídeos apresentou aumento na concentração entre o estado de jejum e o estado sem jejum.
CONCLUSÃO: Esta revisão confirma a premissa apresentada por diretrizes e consensos mundiais recentes sobre a não obrigatoriedade do jejum para a realização do perfil lipídico, tendo em vista que não foram encontradas diferenças significativas entre as dosagens realizadas com jejum e sem jejum, e mesmo para os parâmetros que apresentaram alguma divergência, esta não implica em alterações clínicas relevantes, sendo necessário apenas realizar um pequeno ajuste nos valores de referência para o estado sem jejum.
Palavras-chave: Jejum; Lipoproteínas; Colesterol.
INTRODUÇÃO
O perfil lipídico padrão é composto pela determinação sérica do colesterol total, lipoproteínas de alta densidade (HDL), lipoproteínas de baixa densidade (LDL), lipoproteínas de não alta densidade (não-HDL), lipoproteínas de densidade muito baixa (VLDL) e triglicerídeos 1, 2. Estes parâmetros são utilizados na clínica para avaliação de risco de doença coronária aterosclerótica e dislipidemias 1, 3, 4.
Por muitos anos, a literatura e as normas técnicas vigentes estabeleciam que a dosagem do perfil lipídico fosse realizada em amostras de sangue coletadas em jejum de 12 horas 1, 5, 6. Estudos recentes apontam que a dosagem do perfil lipídico sem jejum retrata de forma mais eficaz o potencial risco cardiovascular, uma vez que o paciente se encontra no estado alimentado na maior parte do dia 7, 8.
A Sociedade Dinamarquesa de Bioquímica Clínica (2009), o Instituto Nacional de Excelência Clínica do Reino Unido (2014), a Sociedade Europeia de Aterosclerose e a Federação Europeia de Química Clínica e Medicina Laboratorial (2016), recomendam a não obrigatoriedade do jejum para a dosagem do perfil lipídico 2, 9, 10,11. No entanto, o Colégio Americano de Cardiologia/Associação Americana do Coração (ACC/AHA) divulgou uma diretriz, em 2013, apresentando preferência por utilizar amostras em jejum para a dosagem do perfil lipídico 12, 13.
Em dezembro de 2016, a Sociedade Brasileira de Patologia Clínica (SBPC), o Departamento de Aterosclerose da Sociedade Brasileira de Cardiologia (SBC/DA), a Sociedade Brasileira de Análises Clínicas (SBAC), a Sociedade Brasileira de Diabetes (SBD) e a Sociedade Brasileira de Endocrinologia e Metabologia (SBEM) elaboraram o "Consenso Brasileiro para a Normatização da Determinação Laboratorial do Perfil Lipídico" que aborda a flexibilização do jejum para avaliação do perfil lipídico, cujas principais vantagens e motivações visam à praticidade de coleta para o paciente; segurança na coleta principalmente para diabéticos em insulinoterapia, gestantes, crianças e idosos; maior amplitude de horários para a coleta de sangue o que reduz o congestionamento no período da manhã nos laboratórios 7.
Devido a controvérsias sobre o assunto, o presente estudo tem como objetivo avaliar criticamente, através de uma cuidadosa revisão da literatura cientifica, se existem diferenças significativas na dosagem do perfil lipídico em amostras de sangue coletadas com e sem jejum.
MÉTODOS
O presente estudo trata-se de uma revisão sistemática cuja pesquisa foi realizada na base de dados Medline. Foram analisados estudos publicados originalmente na língua inglesa e indexados nos últimos 5 anos. A estratégia de busca utilizou a combinação dos descritores Fasting, Fasting Time, Lipoproteins. Para identificar os delineamentos dos estudos, foram empregados os termos randomized controlled trial, observational study e clinical trial.
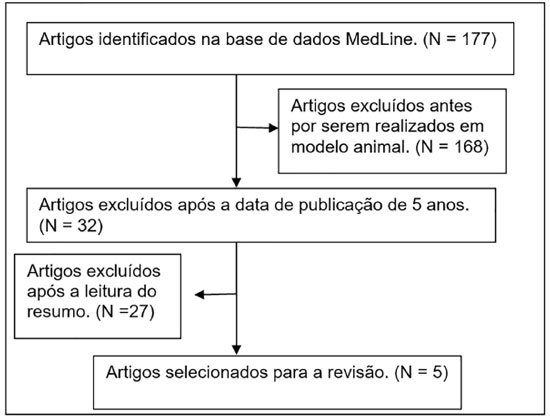
Os critérios de inclusão e exclusão foram aplicados livre e independentemente por um revisor, que julgou os estudos selecionados a partir dos pontos levantados em cada item exposto (Figura 1).
RESULTADOS
Foram identificados 34 estudos envolvendo tempo de jejum e lipoproteínas, contudo apenas 5 fizeram parte do escopo desta revisão.
A Figura 1 apresenta o fluxograma utilizado para a seleção dos artigos que foram analisados.
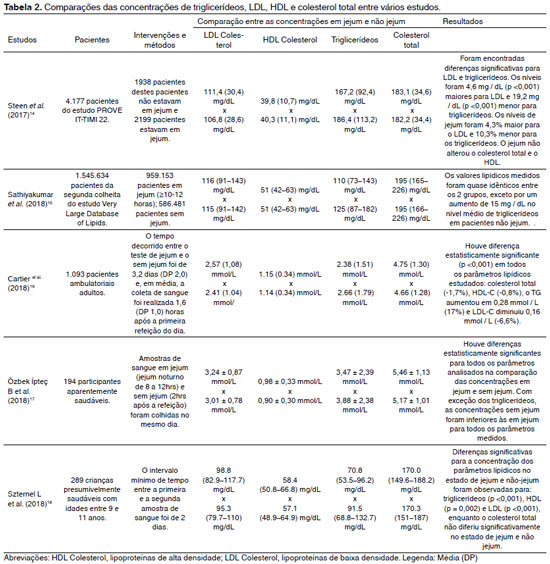
Os estudos utilizados foram analisados quanto aos valores de colesterol total, HDL, LDL e triglicerídeos dosados nos estados de jejum e sem jejum e os valores encontrados pelos autores foram organizados na Tabela 2.

Nos estudos analisados o HDL e colesterol total mantiveram-se constantes ou tiveram variações muito pequenas, o LDL apresentou diminuição na concentração e os triglicerídeos apresentou aumento na concentração entre o estado de jejum e o estado sem jejum.
DISCUSSÃO
Os resultados ratificam a premissa, apresentada por diretrizes mundiais, de que a dosagem do perfil lipídico sem jejum pode ser utilizada para avaliação e tomada de decisão clínica, uma vez que não há diferenças significativas nas dosagens dos parâmetros em jejum e sem jejum 14, 15, 16, 7.
Os estudos analisados encontraram variações muito semelhantes entre os estados de jejum e sem jejum para os exames constituintes do perfil lipídico. Os parâmetros HDL e colesterol total mantiveram-se constantes ou tiveram variações muito pequenas entre os dois estados de jejum 2, 14, 16, 17, 18 Em contrapartida, o LDL e os triglicerídeos apresentaram, respectivamente, diminuição e aumento na concentração no estado sem jejum 14,17, 16, 17, 18.
A maioria dos estudos utilizaram pacientes adultos e aparentemente saudáveis 16, 17, 18. No entanto, as mesmas variações foram observadas em pacientes hospitalizados após síndrome coronariana aguda (SCA), fato este evidenciado por Steen et al., (2017)que pesquisou o impacto do jejum na avaliação de pacientes após hospitalização por SCA. Este estudo comprovou que embora o jejum afete as medições dos parâmetros lipídicos, a variação é pequena e clinicamente insignificante, tanto após a SCA quanto durante o acompanhamento destes pacientes 14. O mesmo foi observado em pacientes diabéticos, para os quais os parâmetros lipídicos apresentaram o mesmo padrão de alteração após a ingestão. Apesar dos pacientes diabéticos apresentarem níveis mais elevados de triglicerídeos e LDL que os pacientes saudáveis, a variação encontrada entre os estados de jejum e não jejum foram muito semelhantes nos dois grupos 16. Estes dados fundamentam as recentes diretrizes e consensos que normatizam a flexibilização do perfil lipídico inclusive em pacientes que estejam em quadros de SCA e em pacientes diabéticos 7.
Uma das motivações para a flexibilização do jejum para a determinação do perfil lipídico é aumentar a adesão das crianças na realização deste exame, uma vez que ao aplicar a exigência do jejum em crianças é mais difícil do que para adultos, devido à maioria não estar em jejum antes de uma visita de rotina ao médico, sendo necessário programar a realização do exame para outro dia 7, 19. O estudo realizado por Szternel L et al., (2018), mostrou que não houve diferenças significativas entre as concentrações da maioria dos parâmetros lipídicos em crianças, em ambos estados de jejum, com exceção dos triglicerídeos e do LDL. Mesmo para estes parâmetros, as alterações foram clinicamente insignificantes e não impactariam na tomada de decisão clínica 7. Alguns estudos semelhantes ressaltam a importância de determinar valores de referência mais precisos para as crianças no intuito de reduzir resultados falsos positivos e negativos em crianças 7, 19.
O Consenso Brasileiro para a Normatização da Determinação Laboratorial do Perfil Lipídico de 2016 estipula que o LDL pode ser dosado diretamente ou calculado pelas fórmulas de Friedewald ou Martin. No entanto, deve-se levar em consideração as limitações para o uso da fórmula de Friedewald tais como dosagens realizadas em jejum e triglicerídeos abaixo de 400mg/dL. Para as dosagens realizadas sem jejum recomenda-se a dosagem direta do LDL ou estimação pela fórmula de Martin 7, 20. A maioria dos estudos analisados apresentou apenas um resultado de LDL por paciente que foi dosado diretamente ou estimado pela fórmula de Friedewald, com exceção de Sathiyakumar et al., (2018), que fez uma comparação entre o LDL dosado diretamente e o estimado pelas fórmulas de Friedewald e Martin. O autor comprovou que a estimativa do LDL pela fórmula de Friedewald em amostras sem jejum leva a maiores erros na estimativa do LDL e na classificação do paciente quanto ao risco cardiovascular em comparação com amostras em jejum; e conclui que a estimativa do LDL pelo novo método, fórmula de Martin, leva a uma maior precisão no resultado tanto em amostras em jejum quanto em amostras sem jejum 15.
Grande parte dos estudos analisados teve a limitação de ser conduzida de forma transversal, ou seja, utilizaram dados de dosagens de pacientes diferentes para realizar a comparação das dosagens do perfil lipídico em jejum e sem jejum. Ao utilizar a média da dosagem dos parâmetros analisados, observam-se variações que ocorrem na população como um todo e não sendo possível evidenciar alterações pontuais que podem ocorrer em situações clínicas mais específicas. Pode-se ressaltar a necessidade da realização de mais estudos para determinar com mais precisão um novo valor de referência para o estado sem jejum.
CONCLUSÃO
Esta revisão confirma a premissa apresentada por diretrizes e consensos mundiais recentes sobre a não obrigatoriedade do jejum para a realização do perfil lipídico, tendo em vista que não foram encontradas diferenças significativas entre as dosagens realizadas com jejum e sem jejum, e mesmo para os parâmetros que apresentaram alguma divergência, esta não implica em alterações clínicas relevantes, sendo necessário apenas realizar um pequeno ajuste nos valores de referência para o estado sem jejum. Portanto, as dosagens sem jejum prévio podem ser utilizadas por médicos para a tomada de decisão clínica.
REFERÊNCIAS
1. Xavier HT., Izar MC., Faria Neto JR., Assad MH., Rocha VZ., Sposito AC. et al . V Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose. Arq. Bras. Cardiol. 2013; 101(4 Suppl 1): 1-20.
2. Nordestgaard BG, Langsted A, Mora S, Kolovou G, Baum H, Bruckert E, et al. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points—a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. European heart journal 2016; 37(25): 1944-1958.
3. Moura EC, Castro CM, Mellin AS, Figueiredo DB. Perfil lipídico em escolares de Campinas, SP, Brasil. Rev. Saúde Pública. 2000; 34(5): 499-505.
4. National Cholesterol Education Program. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Adult Treatment Panel II. Second report of the Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Bethesda, MD: The National Heart, Lung, and Blood Institute of the National Institutes of Health, 1993:3093-5.
5. Rifai N, Warnick GR. Lipids, lipoproteins, apolipoproteins, and other cardiovascular risk factors. In: Burtis CA, Ashwood ER, Bruns DE, (eds), Tietz Textbook of Clinical Chemistry and Molecular Diagnostics, 4th ed. Philadelphia: Elsevier Saunders; 2006, p903-982.
6. Simundic AM, Cornes M, Grankvist K, Lippi G, Nybo M. Standardization of collection requirements for fasting samples: for the Working Group on Preanalytical Phase (WG-PA) of the European Federation of Clinical Chemistry and Laboratory Medicine (EFLM). Clin Chim Acta 2014; 432: 33-37.
7. Sociedade Brasileira de Análises Clinícas. Consenso Brasileiro para a Normatização da Determinação Laboratorial do Perfil Lipídico [Internet]. 10 dez. 2016 [acesso em: 15 jun. 2019]. Disponível em: http://www.sbpc.org.br/upload/conteudo/consenso_jejum_dez2016_final.pdf
8. Scartezini M, Ferreira CES, Izar MCO, Bertoluci M, Vencio S, Campana GA, et al. Posicionamento sobre a flexibilização do jejum para o perfil lipídico. Arq Bras Cardiol, 2017; 108(3), 195-197.
9. Nordestgaard BG, Hilsted L, Stender S. Plasmalipider hos ikkefastende patienter og signalværdier pålaboratoriesvar. Ugeskr Laeger 2009; 171: 1093.
10. Langsted A, Nordestgaard BG. Nonfasting lipids, lipoproteins, and apolipoproteins in individuals with andwithout diabetes: 58 434 individuals from the Copenhagen General Population Study. Clin Chem 2011; 57: 482-489.
11. Rabar S, Harker M, O'Flynn N, Wierzbicki AS. (2014). Lipid modification and cardiovascular risk assessment for the primary and secondary prevention of cardiovascular disease: summary of updated NICE guidance. Bmj 2014; 349, g4356.
12. Stone NJ, Robinson JG, Lichtenstein AH, Merz CNB, Blum CB, Eckel RH, et al. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Journal of the American College of Cardiology 2014; 63(25 Part B), 2889-2934.
13. Mora, S. Nonfasting for routine lipid testing: from evidence to action. JAMA internal medicine 2016; 176(7), 1005-1006.
14. Steen D L, Umez-Eronini AA, Guo J, Khan N, Cannon CP. The effect of fasting status on lipids, lipoproteins, and inflammatory biomarkers assessed after hospitalization for an acute coronary syndrome: Insights from PROVE IT-TIMI 22. Clinical cardiology 2018; 41(1), 68-73.
15. Sathiyakumar V, Park J, Golozar A, Lazo M, Quispe R, Guallar E, et al. Fasting versus nonfasting and low-density lipoprotein cholesterol accuracy. Circulation 2018; 137(1), 10-19.
16. Cartier LJ, Collins C, Lagacé M, Douville, P. Comparison of fasting and non-fasting lipid profiles in a large cohort of patients presenting at a community hospital. Clinical biochemistry 2018; 52, 61-66.
17. İpteç BÖ, Balik AR, Yüksel S, Yilmaz FM, Yilmaz G. Hemodilution is not the only reason of difference: Comparison of fasting and non-fasting lipoproteins in paired samples. Clinical biochemistry 2018; 61, 28-33.
18. Szternel L, Krintus M, Bergmann K, Derezinski T, Sypniewska G. Non-fasting lipid profile determination in presumably healthy children: Impact on the assessment of lipid abnormalities. PloS one 2018; 13(6), 1-14.
19. Kubo T, Takahashi K, Furujo M, Hyodo Y, Tsuchiya H, Hattori M, et al. Usefulness of non-fasting lipid parameters in children. Journal of Pediatric Endocrinology and Metabolism 2017; 30(1), 77-83.
20. Martin SS, Blaha MJ, Elshazly MB, Toth PP, Kwiterovich PO, Blumenthal RS, et al. Comparison of a novel method vs the Friedewald equation for estimating low-density lipoprotein cholesterol levels from the standard lipid profile. Jama 2013; 310(19), 2061-2068.