Número: 7.7 - 6 Artigo(s)
- Imprimir
- Indicar
- Estatísticas
- (0) Comentários
- Como Citar
- Download Citação
- Artigos Relacionados
- Outros dos Autores
Artigos Originais
Sífilis: Uma Epidemia Tratável
Syphilis: A Treatable Epidemic
Alice Ribeiro e Carvalho1; Patrícia Guedes Garcia2
1. Estudante do Programa de Pós - Graduação em Análises Clínicas da Faculdade de Ciências Médicas e da Saúde de Juiz de Fora - SUPREMA
2. Doutora, Professora da Faculdade de Ciências Médicas e da Saúde de Juiz de Fora - SUPREMA
Resumo
INTRODUÇÃO: A sífilis é uma Infecção Sexualmente Transmissível (IST), causada pela bactéria Treponema pallidum através de relação sexual desprotegida e também no momento do parto.
Objetivo: Verificar os índices comparativos do aumento de casos de sífilis no município de Juiz de Fora - MG e Brasil.
MÉTODOS. Foram analisados os mais relevantes estudos nas bases de dados: Boletim Epidemiológico Mineiro (BEM), Boletim Epidemiológico do Município de Juiz de Fora- MG e artigos relacionados ao tema.
RESULTADOS: Fizeram parte desta revisão: Boletins epidemiológicos e Artigos Bibliográficos que constataram a problemática do aumento dos casos de sífilis devido ao não conhecimento da população sobre a forma de contágio doença , aos seus sintomas inespecíficos e períodos de latência; não notificação; dificuldade de disponibilidade da penicilina na rede pública e não tratamento do(s) parceiro(s) principalmente do sexo masculino.
CONCLUSÃO: Embora exista o CTA (Centro de Testagem e Aconselhamento), ainda há um grande desafio na saúde pública em tornar os números de sífilis menor em todo país e no mundo. É necessário um trabalho social intenso ao que diz respeito ao uso de preservativos, à realização do pré-natal desde o início da gestação e ao acompanhamento do tratamento (em casos de pacientes já portadores), evitando reinfecção.
Palavras-chave: Sífilis; Doenças Sexualmente Transmissíveis; Sífilis Congênita.
INTRODUÇÃO
A Sífilis ou Lues é uma infecção sexualmente transmissível (IST) cujo agente etiológico é a bactéria Treponema pallidum. A transmissão se dá por meio de relação sexual (vaginal, anal e oral) desprotegida, podendo ocorrer também na gestação ou no momento do parto4. Neste estudo serão analisados dois tipos: a Sífilis Adquirida (SA)transmitida por relação com parceiro infectado, sintomático ou não, com teste treponêmico e não treponêmico reagente a qualquer titulação e sem registro prévio e a Sífilis Congênita(SC) transmitida durante a gestação ou no momento do parto, com qualquer titulação em testes treponêmicos ou não tanto da mãe quanto do recém-nascido, gerando um grande impacto na saúde pública do país devido ao grande número de nascidos vivos que contraíram a doença3.
Essa IST possui várias fases que dependerão do grau de infectividade e/ou tempo de exposição no organismo: latente (fase assintomática que se divide em: recente com menos de dois anos de infecção e tardia com mais de dois anos de infecção),primária (apresentando ferida profunda, indolor e sem crosta, lesões - cancro duro que aparecerem após 10 dias da infecção), secundária (o indivíduo apresenta febre, ínguas e erupções cutâneas muitas vezes confundidas com reações alérgicas e viroses) e terciária (complicações mais severas, atingindo ossos, coração, olhos, vasos sanguíneos e comprometimento neurológico podendo ter o surgimento dos sintomas de 2 a 40 anos após a infecção)18,22,23.
Em 2010, a sífilis passou a fazer parte da Lista Nacional de Notificação Compulsória de doenças, agravos e eventos de saúde pública devido ao aumento de casos de sífilis adquirida, congênita e em gestantes onde as principais causas são: a redução do uso de preservativos, desabastecimento mundial de penicilina, resistência dos profissionais a realizar a medicação nas unidades de Atenção Básica. A sífilis congênita desde 1986 já faz parte das notificações compulsórias e a sífilis em gestantes desde 2005. O Sistema de Agravos e Notificação (SINAN) é o responsável pela fonte de dados das IST apesar da subnotificação ainda ser freqüente4,5.
A estimativa da Organização Mundial da Saúde (OMS) é que existem mais de 12 milhões de casos de sífilis no país e a falta de informação sobre a doença ainda é um dos principais problemas, principalmente ao que se refere à gravidade da evolução da mesma, caso não seja iniciado o tratamento rapidamente, podendo ocorrer complicações cerebrais irreversíveis, comprometimento do sistema cardiovascular e também de órgãos como: pele, olhos e ossos. O diagnóstico é feito através de testes não treponêmicos (VDRL/Venereal Disease Research Laboratory) e treponêmicos (FTA-ABS [Fluorescent treponemal antibody absorption, testes rápidos, entre outros) disponíveis no Sistema Único de Saúde (SUS). Outra falta de informação é relacionada ao tratamento que é realizado com penicilina benzatina disponibilizada na rede pública de saúde1,5.
Os casos de sífilis têm aumentado cada vez mais em todo o país, sendo a região Sudeste a área com maior incidência de todos os tipos da doença e Minas Gerais apresentando a menor incidência dos casos na região. Considera-se que no período entre 2001 e 2016 o aumento de sífilis em gestantes e em crianças menores de um ano foi bastante expressivo conforme demonstra o Boletim Epidemiológico do Ministério da Saúde que visa atualizar, divulgar, monitorar e informar sobre o curso da doença1,3,4. O município de Juiz de Fora - MG, apresenta dados maiores que a média nacional ao que diz respeito a sífilis adquirida3.
Para usuários do SUS (Sistema Único de Saúde) terem acesso ao exame, diagnóstico e tratamento, é necessário procurar o Centro de Testagem e Aconselhamento/Serviço de Atenção Especializada (CTA/SAE) mais próximo, lembrando que é de suma importância da realização do teste também do parceiro(a) sexual14,16. Mediante o exposto, o objetivo do presente estudo foi verificar a prevalência de casos de sífilis no município de Juiz de Fora - MG e estabelecer um comparativo com o estado de Minas Gerais e com dados do Brasil.
MÉTODOS
Trata-se de um estudo epidemiológico descritivo, cujos dados foram obtidos por meio de consulta às seguintes bases de dados SINAN (Sistema de Informações de Agravos de Notificação),Boletim Epidemiológico Mineiro (BEM), Boletim Epidemiológico de Juiz de Fora / Minas Gerais e artigos científicos relacionados ao tema pelo site de buscas Scielo, acessado entre julho e outubro de 2019.Foram analisados dados de casos de Sífilis Adquirida e Congênita registrados no período de 2012 a 2017 no Brasil de modo geral e no município de Juiz de Fora - MG.
RESULTADOS
Os dados do presente estudo evidenciaram a incidência e o aumento significativo dos casos de SA e SC através de dados obtidos pelo Boletim Epidemiológico do município de Juiz de Fora - MG comparados aos casos notificados no país.
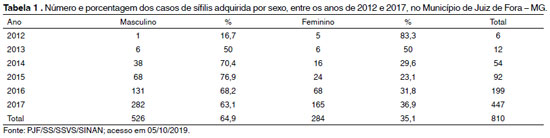
A tabela 1 demonstra que no município de Juiz de Fora - MG, dentre os 810 casos de sífilis adquirida notificados, mais de 50% ocorreram no ano de 2017 em indivíduos do sexo masculino. Os últimos dados divulgados pelo Ministério da Saúde referentes ao ano de 2016 mostraram uma taxa de detecção de sífilis adquirida de 42,5 casos por 100 mil habitantes para o Brasil e 35 casos por 100 mil habitantes para Minas Gerais (BRASIL,2017).
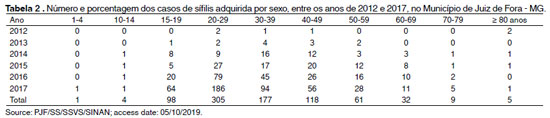
A maioria dos casos notificados de SA encontra-se em homens com faixa etária entre 20 e 29 anos, mas também é observada uma incidência até os 49 anos como é observado na tabela abaixo, sendo relevante lembrar que estes números podem apresentar-se elevados devido ao aumento das notificações e não necessariamente a um aumento real dos casos3.
De acordo com dados apresentados pelo Boletim epidemiológico de Juiz de Fora - MG, foram notificados 331 casos de SC no município no período entre 2012 e 2017, um aumento progressivo e superior à taxa de incidência observada no Brasil em 2016, a mortalidade infantil decorrente da SC específica para este agravo foi de 15,4 óbitos para 100 mil nascidos vivos (BRASIL, 2017).
DISCUSSÃO
A Sífilis se tornou uma epidemia mundial ocasionando um grande problema em saúde pública, dentre os tipos dessa IST, os dados mais alarmantes são encontrados nas notificações da SA e da SC, conforme serão descritos abaixo.
A SA de acordo com o MS é definida a partir de dois critérios: 1) por indivíduos assintomáticos que apresentem teste não treponêmico reagente à qualquer titulação e teste treponêmico reagente sem registro de tratamento prévio; 2) por indivíduos sintomáticos com pelo menos um teste reagente a qualquer titulação, treponêmico ou não2. É caracterizada por lesões contagiantes como o cancro duro e lesões secundárias, responsáveis por 95% dos casos de sífilis7. É uma IST de notificação compulsória desde 2010 através do Sistema de Notificação de Agravos (SINAN) apresentando 40% da taxa de mortalidade6.
O Ministério da Saúde (MS) demonstra, através de dados do Boletim Epidemiológico de Sífilis (2017), que a região Sudeste representa 59,2% dos casos notificados, e o município de Juiz de Fora - MG apresenta dados maiores que os da média nacional segundo sexo: 1,5 casos em homens para 1 caso em mulheres, merecendo atenção redobrada ao que diz respeito às campanhas e ações preventivas e esclarecedoras à comunidade e região1,3,5.
A SC decorre-se da transmissão do Treponema Pallidum por via transplacentária a partir da mãe infectada ou que não foi tratada corretamente, ocorrendo em qualquer momento da gestação ou no momento do parto, o que resulta em altos índices de morbimortalidade fetal e neonatal8,11. A maior proporção da SC ocorre na região Sudeste, quando observados os óbitos em menores de 1 ano de idade, sobressaindo a taxa de 18,1 óbitos por 1.000 nascidos vivos no estado do Rio de Janeiro, sendo 23,2% do total do país1. É incluída nas doenças de notificação compulsória desde 1986 pelo SINAN6.
Os critérios de definição da SC de acordo com o MS são: todo recém-nascido, natimorto ou aborto de mulher com sífilis não tratada ou tratada inadequadamente; toda criança menor que 13 anos que apresentarem manifestação clínica e alterações radiológicas, liquóricas e teste não treponêmico reagente; títulos não treponêmicos ou ascendentes maiores que o da mãe; testes treponêmicos ainda reagentes após os 6 meses de idade e evidências microbiológicas de infecção pelo Treponema pallidume contrados em secreção nasal ou lesões cutâneas1. A taxa de incidência de SC no município de Juiz de Fora - MG foi superior à taxa observada no Brasil em 20161,3.
A OMS definiu a eliminação da SC como prioritária. Na capital mineira, Belo Horizonte, houve uma melhoria observada no acesso ao pré-natal, na ampliação das equipes de saúde básica, na agilidade dos resultados de testes rápidos, mas mesmo com esses esforços os índices ainda se apresentaram altos e o propósito estabelecido não obteve êxito35.
Segundo o MS, no Brasil existem cerca de 50 mil parturientes diagnosticadas com sífilis ao ano e o resultado é que 12 mil nascidos vivos tenham sífilis congênita no país, um índice alarmante que chama atenção para a assistência básica de saúde. Em termos epidemiológicos, deve-se ressaltar que a SC é um indicador de qualidade da assistência pré-natal de uma população, uma vez que os números são crescentes e preocupantes, a qualidade desta assistência precisa ser revista19,28,32.
O grande desafio hoje na saúde pública é capacitar os trabalhadores da saúde a promover resultados positivos ao plano de cura, promoção e proteção através da identificação da gestante e do acesso da mesma aos serviços de acompanhamento pré-natal com as consultas e os exames regulares, identificação e tratamento dos agravos com intuito de reduzir a prevalência da SC. Além disso, faz-se necessário a orientação quanto à prevenção através do uso de preservativos, a redução de parceiros sexuais, ao tratamento dos parceiros e a redução de usuários de drogas12,13.
Os CTA são definidos atualmente como serviços de saúde responsáveis por realizar ações de diagnóstico e prevenção de IST, assim como investigar e descrever o perfil dos usuários orientando-os a medidas específicas de prevenção. É muito importante a população ter o conhecimento que o atendimento é inteiramente sigiloso, oferecendo acompanhamento de uma equipe de saúde para orientações, independente de resultado positivo ou negativo14,15,16.
Os testes realizados para o diagnóstico da sífilis são divididos em: Treponêmicos: (Testes rápidos, FTA-ABS, entre outros). O FTA-ABS apresenta frequentemente resultados falso positivos onde cerca de 1% da população apresenta reatividade sem ter a infecção e é o primeiro a se tornar reagente. Essas reações apresentam um padrão de fluorescência atípico, ocorrendo, por exemplo, em portadores da Doença de Lyme, após vacinações com vírus vivos, alguns tipos de infecções, após de transfusões de hemoderivados, medicamentos, idosos e gestantes, hepatites crônicas, em portadores de lúpus eritematoso sistêmico, hanseníase, malária, usuários de drogas ilícitas, síndrome antifosfolipídica. Nestes casos, o VDRL geralmente não é reagente. Não treponêmicos: o VDRL é o teste mais utilizado para diagnóstico devido a sua sensibilidade e especificidade podendo permanecer reagente com queda de titulações mesmo após a cura, que é denominado cicatriz sorológica20. A cicatriz sorológica acontece quando o indivíduo tratado corretamente apresenta testes treponêmicos reagentes e não treponêmicos com baixa titulação e só pode ser considerada assim se houver comprovação que o usuário teve sífilis e apresentar adequação ao tratamento, em outras situações pode-se considerar uma possível reação falsamente positiva20,32,33,34.
A medicação de escolha para o tratamento é a penicilina G benzatina em esquemas terapêuticos apropriados a cada fase da infecção, em gestantes, o tratamento adequado é aquele que é finalizado pelo menos 30 dias antes do parto, onde o parceiro também foi tratado com o mesmo esquema terapêutico. O não tratamento do parceiro apresenta índices altos de reinfecção e de transmissão vertical da doença34.
Como a sífilis pode apresentar sintomas tardios (até 40 anos após a infecção), as complicações neurológicas muitas vezes são confundidas com demência em idosos. Os critérios para o processo de investigação incluem: histórico completo (relatado por familiar ou cuidador), avaliação clínica, rastreio cognitivo e exames laboratoriais como: hemograma completo, dosagem de eletrólitos, glicemia, ureia, creatinina, tsh, aminotransferases, vitamina B12, ácido fólico e sorologias para: sífilis e HIV21.Muitos tratamentos psiquiátricos possuem efeito indesejado, ou nenhum efeito, devido ao descuido de alguns profissionais em seguir o protocolo clínico de maneira adequada e, por conseguinte, não obter o diagnóstico correto.
Com todos os dados demonstrados, cabe às autoridades em saúde pública no município de Juiz de Fora - MG elaborar e implementar ações de saúde em escolas, bairros, meios de comunicação com o intuito de tornar esses números menores nos próximos anos visto que essa é uma epidemia tratável e que possui cura, basta que seja seguido todo o processo corretamente, desde a notificação até o final do tratamento.
CONCLUSÃO
Os índices alarmantes das IST no Brasil tornaram-se um problema grave de saúde pública. Dentre elas, a Sífilis tem ganhado grande visibilidade devido aos altos números de notificações principalmente em gestantes. A maior preocupação é em relação a SC, uma vez que as consultas de pré-natal costumam acontecer somente após o primeiro trimestre, dificultando a prevenção ao feto e ocasionando a transmissão ao mesmo. Não menos importante, a continuidade do tratamento e o uso do preservativo são uma questão que a população necessita de conscientização e que deve ser cada vez mais esclarecida pelos órgãos competentes.
A Sífilis é uma epidemia tratável, acessível ao diagnóstico e ao tratamento e com bom prognóstico de cura. É necessário e urgente falarmos abertamente sobre isso agora através de campanhas publicitárias, ações sociais, etc, para que estes números sejam menores nos próximos anos, para que recém-nascidos tenham qualidade de vida melhor, para que o sexo seja saudável para toda a população, afinal a prevenção sempre será a melhor conduta.
REFERÊNCIAS
1. BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Boletim Epidemiológico - Sífilis 2017, Brasília, v.48, n.36, 2017.
2. BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância, Prevenção e Controle das Infecções Sexualmente Transmissíveis, do HIV/AIDS e das Hepatites Virais. Agenda de Ações Estratégicas para Redução da Sífilis no Brasil/Ministério da Saúde, secretaria de Vigilância em Saúde, Departamento de Vigilância. Prevenção e Controle das Infecções Sexualmente Transmissíveis, do HIV-AIDS e das Hepatites Virais. - Brasília: Ministério da Saúde, 2017. 34p. : Il.
3. BOLETIM EPIDEMIOLÓGICO, Nº 2, AGOSTO DE 2018 (A Sífilis em Juiz de Fora- MG). Disponível em: https://WWW.pjf.mg.gov.br> secretarias > servicos > boletim > arquivos
4. BRASIL. Ministério da saúde, Secretaria de Vigilância em Saúde. Programa Nacional de DST e AIDS. Diretrizes para o Controle da Sífilis Congênita/ Ministério da Saúde, Secreatria de Vigilância em saúde, Programa nacional de DST e Aids. Brasília: Ministério da Saúde. 2005. 52p. Série manuais n.62.
5. BRASIL. Ministério da Saúde. Coordenação de Doenças Sexualmente Transmissíveis e Aids. Sífilis: Estratégias para Diagnóstico no Brasil. Brasília, 2010.
6. Secretaria do Estado de Minas Gerais, Sífilis 2019,17 de Novembro de 2016. 10:56
Atualizado em 27 de Agosto de 2019 , 10:51 Disponível em: http://www.saude.mg.gov.br/sifilis/page/1611-sifilis-2017
7. OLIVEIRA, L.P.N. Sífilis Adquirida e Congênita. Monografia: Universidade Castelo Branco. Salvador. Bahia, 2011.
8. Campos ALA, Araújo MAL, Melo SP, Andrade RFV, Gonçalves MLC. Syphilis in parturients: aspects related to the sex partner. Rev Bras Ginecol Obstet. 2012 Sept; 34(9):397-402. Doi: http://dx.doi.org-10.1590-S0100-72032012000900002
9. Galatoire PSA, Rosso JÁ, Sakae TM. Congenital Syphilis incidence in Brazilian States between 2007 and 2009. ACM arqcatarin med [Internet] 2012 Apr [cited 2018 June 18]; 41(2):26-32. Available from: http://www.acm.org.br-revista-pdf-artigos-924.pdf
10. De Lorenzi DRS, Fiaminghi LC, Artico GR. Trasmissão vertical da Sífilis: prevenção, diagnóstico e tratamento. Femina 2009; 37(2): 83-90. [Links]
11. Pires ON, Pimentel ZNS, Santos MVS, Santos WA. Vigilância epidemiológica da sífilis na gravidez no centro de saúde do bairro Uruará- área verde. J Bras Doenças Sex Transm 2007; 19(3-4): 162-5. [Links]
12. De Lorenzi DRS, Madi JM. Sífilis Congênita como Indicador de Assistência Pré-natal. Ver BrasGinecolObstet 2001; 23(10): 647-52. [Links]
13. Brasil, Ministério da Saúde, Coordenação Nacional de DST-AIDS. Projeto Nascer: maternidades. Brasília: Ministério da Saúde; 2002.
14. Germano FN, Silva TMG, Medoza-Sassi R, Martinez AMB. Alta prevalência de usuários que não retomam aos Centros de Testagem e Aconselhamento(CTA) para o conhecimento de seu statussorológico - Rio Grande, RS, Brasil. CienSaude Colet. 2008;13(3):1033-40.
15. Bassicheto KC, Mesquita F, Zacaro C, Santos EA, Oliveira SM, Veras MASM et al. Perfil epidemiológico dos usuários de um Centro de Testagem e Aconselhamento para DST-HIV da Rede Municipal de São Paulo com sorologia positiva para o HIV. Rev. Bras.epidemiol. 2004; 7(3):302-10.
16. Ministério da Saúde. Coordenação Nacional de DST e AIDS. Diretrizes dos Centros de Testagem e Aconselhamento (CTA)- Manual. Brasília: Ministério da Saúde: 1999.
17. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de IST, AIDS e Hepatites Virais. Sífilis. Bole Epidemiol [Internet]. 2018 out [citado 2019 maio 22];45(49):1-43. Disponível em:http://www.aids.gov.br-pt-br-pub-2018-boletimepidemiologico-de-sifilis-2018.
18. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de IST, Aids e Hepatites Virais. Manual diagnóstico da sífilis [Internet]. Brasília: Ministério da Saúde;2016[citado 2019 maio 22]. Disponível em; http://www.aids.gov.br-pt-br-pub-2016-manual-tecnico-paradiagnostico-da-sifilis
19. Organização Mundial de Saúde. Eliminação mundial da sífilis congênita: fundamento lógico e estratégia para ação. Genebra: Organização Mundial da Saúde;2008.
20. Sífilis - Biblioteca Virtual em Saúde do Ministério da Saúde bvsms.saude.gov.br>publicações>sífilis estratégia diagnostico Brasil.
21. MINISTÉRIO DA SAÚDE SECRETARIA DE ATENÇÃO À SAÚDE PORTARIA CONJUNTA Nº 13, DE 28 DE NOVEMBRO DE 2017. Aprova o Protocolo Clínico e Diretrizes Terapêuticas da Doença de Alzheimer.
22. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de IST, Aids e Hepatites Virais. Sífilis. Bole Epidemiol [Internet]. 2018 out [citado 2019 maio 22];45(49):1-43.
23. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de IST, Aids e Hepatites Virais. Manual técnico para diagnóstico da sífilis [Internet]. Brasília: Ministério da Saúde; 2016 [citado 2019 maio 22].
24. Andrews CH, Faxelid E, Sychaerun V, Phrasisombath K. Determinants of consistent condom use among female sex workers in Savannakhet, Lao PDR. BMC Womens Health [Internet]. 2015 Ago [citado 2019 maio 22];15(63):2-8.
25. Organização Mundial da Saúde. Eliminação mundial da Sífilis Congênita: fundamento lógico e estratégia para ação [Internet]. Suíça: Organização Mundial da Saúde; 2004 [citado 2014 out 10]. 38p. Disponível em: http://whqlibdoc.who.int/publications/2008/9789248595851_por.pdf
26. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatites Virais. Sífilis. BolEpidemiol. 2015;4(1):1-28.
27. Loureiro MDR, Cunha RV, Ivo ML, Pontes ERJC, Fabbro MMFJD, Ferreira MAF. Syphilis in pregnancies and vertical transmission as a public health problem.RevEnferm UFPE online. 2012 Dec;6(12):2971-9.
28. Domingues RMSM, Szwarcwald CL, Souza Júnior PRB, Leal MC. Prevalência de sífilis na gestação e testagem pré-natal: Estudo Nascer no Brasil. RevSaude Publica. 2014 out;48(5):766-74.
29. Pan American Health Organization. 2014 update: elimination of mother-to-child transmission of HIV and syphilis in the Americas. Washington, DC: Unit of HIV, Hepatitis, Tuberculosis, and Sexually Transmitted Diseases; 2014 [citadoem 11 nov 2015]. Disponível em: http://www.unicef.org/lac/Elimination_MTCT_in_the_Americas_2014_ENG.pdf [ Links ]
30. Sífilis 2015. BolEpidemiol. 2015 [citado em 9nov 2015];4(1). Disponível em: http://www.aids.gov.br/sites/default/files/anexos/publicacao/2015/57978/_p_boletim_sifilis_2015_fechado_pdf_p__18327.pdf [ Links ]
31. Infectious Diseases and Immunization Committee. Congenital syphilis: no longer just of historical interest. PaediatrChild Health. 2009;14(5):337. [ Links ]
32. Damasceno ABA, Monteiro DLM, Rodrigues LB, Barmpas DBS, Cerqueira LRP, Trajano AJB. Sífilis na gravidez. Revista hupe.2014; 13(3): 89-95.
33. Wokowski KA, Berman SM. Diasese Control and Prevention. Sexually transmitted diaseases treatment guidelines.2010.MMWR Recom Rep. 2011. 60 (1) :18.
34. Campos ALA, Araújo MAL, Melo SP, Gonçalves MLC. Epidemiologia da Sífilis gestacional em Fortaleza, Ceará, Brasil: agravos sem controle. Cad. Saúde Pública 2010;26(9): 1747-55.
35. Nonato SM. Sífilis na gestação e fatores associados à sífilis congênita em Belo Horizonte-MG, 2010-2013. Epidemiol. Serv. Saúde 2015; 24(4).
36. Silva L. A recrudescência da sífilis congênita: um alerta. Commun. Res. 2015; 20(4).